Urgencia // ¿Podrá la vacuna no ser un negocio?
La carrera por conseguir un remedio contra la covid-19 es también una carrera por conseguir financiación, sobre todo pública. Sin embargo, los laboratorios en posesión de las patentes son los que deciden cuánto producir, a quién vender y a qué precio.
Frente a una pandemia que parece ir para largo, el mundo busca una salida. Hay una auténtica carrera contrarreloj para poner a punto cuanto antes la vacuna contra la covid-19. Todo se ha acelerado: bastaron solo unos cuantos días para autorizar al laboratorio AstraZeneca a proseguir sus investigaciones después del descubrimiento, a mediados de septiembre, de una patología que no tenía explicación en su vacuna experimental. Pero mientras se multiplican los anuncios de inversiones y de acuerdos entre gobiernos y laboratorios surge una pregunta crucial: ¿quién pagará la futura vacuna y quién tendrá acceso a ella?
El pasado mes de mayo, Paul Hudson, director general de Sanofi, soltó una bomba al afirmar que si su laboratorio encontraba una vacuna, Estados Unidos sería el primero en beneficiarse de ella. ¿Por qué? Las autoridades estadounidenses habían invertido muy pronto y masivamente en esa investigación. En Francia, patria de origen de ese laboratorio globalizado, esas declaraciones provocaron una gran indignación, que llegó hasta la cúpula del Ejecutivo. Hay motivo suficiente para aclarar de una vez la relación de fuerzas entre las firmas farmacéuticas y los Estados, pues los primeros intentan maximizar la participación financiera de los segundos. La carrera por conseguir una vacuna es, pues, también, una carrera por conseguir financiación. Esa financiación en este caso es tanto más elevada en cuanto que el plazo para poner la vacuna en el mercado es especialmente corto.
Desarrollo acelerado
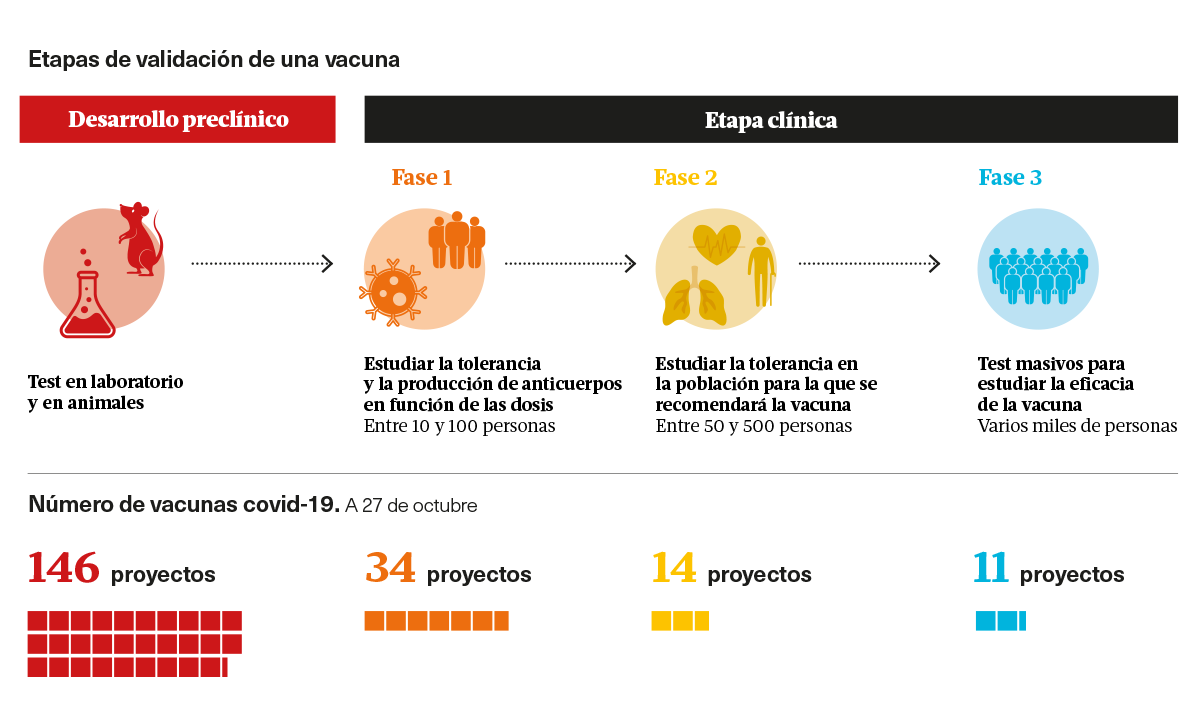
Normalmente, la investigación y la comercialización de una vacuna requiere entre 7 y 10 años, pero en el caso de la actual epidemia, los industriales ambicionan reducir ese periodo a dos años. Para acelerar el ritmo, los laboratorios están, pues, obligados a adelantar cada etapa de su desarrollo y emprenderla antes de haber validado del todo la precedente para ganar con ello unos meses preciosos. “Toda la fase de desarrollo se hace en paralelo a la investigación, así que se construyen fábricas y se comienza la producción antes de tener los resultados definitivos de la vacuna experimental*. En el caso de que estos sean positivos, la fabricación masiva ya habrá comenzado y habrá capacidad de producción”, explica Claire Roger, presidenta del comité de vacunas de Leem, organización que agrupa a las empresas farmacéuticas.
Los países ricos se reservan dosis a base de dinero
Evidentemente, semejante aceleración del ritmo aumenta la factura. Sobre todo, si la vacuna experimental falla y hay que deshacerse de las dosis fabricadas. Sin embargo, los laboratorios no son ni mucho menos los únicos que tiran del talonario de cheques. “La gran mayoría del dinero invertido en la investigación de la covid-19 es público”, recuerda Gaëlle Krikorian, exdirectora de la campaña de acceso a los fármacos de Médicos Sin Fronteras. Según el think tank Policy Cures Research, al menos se han aportado 5.400 millones de dólares de dinero público únicamente para apoyar la investigación y el desarrollo de una vacuna mundial, de los cuales 2.600, por parte del Gobierno estadounidense. Es una suma lógica, ya que el mercado mundial de las vacunas se aproxima a unos 60.000 millones de dólares. Esos 5.400 millones solo son una parte de la financiación pública dedicada a la vacuna contra la covid. A ellos hay que añadir, por ejemplo, todos los pedidos, previos a la comercialización de las vacunas, que han hecho los gobiernos para garantizarse el futuro suministro.
Cifras astronómicas
El detalle de las decenas de acuerdos llevados a cabo entre gobiernos de todo el mundo y los laboratorios no es público. Por tanto, es difícil cifrar con precisión las sumas percibidas por estos últimos ni a qué están dedicadas. Pero, si pensamos en el pedido al laboratorio Johnson & Johnson de Estados Unidos por 1.000 millones de dólares y del dúo anglofrancés Sanofi-GSK por 1.200 millones, y en el de la Unión Europea a AstraZeneka por 750 millones de euros, las sumas invertidas por los poderes públicos en las vacunas se cifran en miles de millones. Solo el Gobierno de Estados Unidos habría desembolsado unos 9.000 millones de dólares para la vacuna si tenemos en cuenta la totalidad de sus pedidos.
A ello hay que añadir la financiación fuera del contexto de la crisis sanitaria: la de los organismos públicos como el Instituto Pasteur de Francia, así como la de los mecanismos de ayuda a la investigación, como el carísimo CIR (Crédito Impuesto a la Investigación en sus siglas en francés) en ese país.
50.000 millones de dólares: es la cantidad que mueve el mercado mundial de vacunas
800 millones de dosis de seis vacunas experimentales ha pedido el Gobierno de EE UU
Ese apoyo financiero pone en evidencia sobre todo las desigualdades entre países. Con esos pedidos previos, los Estados ricos se reservan en cierto modo líneas de producción. En este sentido, Estados Unidos es, una vez más, el mayor proveedor de fondos: ha pedido unos 800 millones de dosis de seis vacunas experimentales, Reino Unido, 340 millones y Europa y Japón varios centenares de millones cada uno.
Los países pobres, que representan la mayor parte de la población mundial, pueden dirigirse a otro gran financiador, el programa Covax, gestionado básicamente por la CEPI (Coalición para las Innovaciones en Preparación para Epidemias). Esta fundación ejecuta la política de vacunas de la Organización Mundial de la Salud (OMS) y se beneficia de las ayudas de diversos Estados y de filántropos privados como la Fundación Bill y Melinda Gates. La CEPI ha empleado unos 900 millones de dólares en financiar nueve vacunas experimentales. Sin embargo, calcula que serán necesarios 2.100 millones para garantizar 2.000 millones de dosis, lo que permitiría aprovisionar a un coste nulo o mínimo a los países más pobres. Y aunque la CEPI ha hecho pedidos de varios centenares de millones de dosis a algunos laboratorios, la mayor parte de los pedidos procede de los países ricos. La ONG Oxfam afirma que, en el caso de las cinco vacunas experimentales más avanzadas, el 51% de las futuras dosis están reservadas a un puñado de países que representan al 13% de la población mundial.
“Dada la importancia de la financiación pública, y sobre todo su visibilidad en un periodo de pandemia, la expectativa sobre las contrapartidas es grande, especialmente en lo referente a la propiedad intelectual de lo que se va a producir”, observa Gaëlle Krikorian.
Un bien común
Tras la polémica creada por las palabras del director general de Sanofi, el presidente francés, Emmanuel Macron, pidió que la futura vacuna sea “un bien común mundial, fuera de las leyes de mercado”. La intención es loable, pero el presidente francés no puede ignorar la reglamentación internacional sobre los productos de la salud. El laboratorio que descubra la vacuna está protegido por los acuerdos de la Organización Mundial del Comercio (OMC) sobre la propiedad intelectual (Adpic) y dispone de una patente mundial para fabricar el producto al menos durante 20 años, lo que le garantiza una renta financiera destinada a compensar los gastos de la investigación. En resumen, tiene el monopolio de producción de la vacuna y puede decidir cuántas fabrica, a quién las vende y negociar con los Estados a qué precio.
2,5 euros costará una dosis de la vacuna fabricada por AstraZeneca, según cálculos de la empresa
50 dólares es el precio mínimo avanzado por los laboratorios Moderna
El monopolio que confiere una patente se justifica por el riesgo financiero que entraña la investigación. Pero en este caso dicho riesgo no existe. “Las patentes son mecanismos para incentivar la financiación privada que pueden ser útiles, pero no son los únicos y hay que dejar de abusar de ellos, sobre todo cuando la financiación pública es importante”, concluye Gaëlle Krikorian.
El poder que dan las patentes corre el riesgo también de repercutir en la política de precios de los laboratorios. Esta política, evidentemente, será diferente en función de los países. Los más ricos, y en primer lugar Estados Unidos, aceptan con frecuencia pagar más para que les sirvan los primeros, lo que acentúa la desigualdad entre los países ricos y los países pobres a la hora de acceder a los tratamientos.
El precio también variará en función de los laboratorios, pues sus estrategias al respecto difieren. El británico AstraZeneca, que tiene uno de los proyectos más avanzados, ha anunciado, por ejemplo, que comercializará su producto al precio de su fabricación. “No son más que palabras”, matiza Jérôme Martin, del Observatoire de la Transparence dans les Politiques du Médicament. “Como no hacen públicos ni los costes de la investigación ni el margen de los intermediarios, es imposible saber que el precio de venta será el que ellos dicen”.
El laboratorio ha avanzado un precio en torno a 2,5 euros la dosis. Otras firmas, como las estadounidenses Pfizer, Merck y Moderna han asumido claramente que quieren tener beneficios con las futuras vacunas. Moderna habla de un precio de comercialización de entre 50 y 60 dólares. Es una diferencia que tendrá consecuencias contantes y sonantes para las finanzas de los organismos de reembolso y que, por tanto, podría frenar la difusión de una vacuna.
Empresas emergentes
La diferencia de precios se explica también por los diferentes modelos económicos de las empresas farmacéuticas. Moderna, por ejemplo, que tiene uno de los proyectos más avanzados y compite con los mayores laboratorios farmacéuticos mundiales, es, sin embargo, una empresa emergente con menos de 1.000 asalariados y solo 10 años de existencia. “Las empresas farmacéuticas tienen tendencia a externalizar la investigación, porque es muy costosa, y a cofinanciar empresas emergentes de biotecnología y comprarlas o asociarse a ellas si su producto es eficiente”, resume Nathalie Coutinet, economista de la Universidad Paris 13. Ahora bien, esas empresas emergentes, de las que Moderna es un ejemplo perfecto, basan su desarrollo en la innovación y solo pueden sobrevivir financieramente si tienen unos inversores que acepten financiarlos con pérdidas hasta que sus productos alcancen el estadio de comercialización. “Esos nuevos modelos participan en la hiperfinanciarización del sector”, explica la economista, “puesto que en el momento en que funciona la innovación de la empresa emergente, los inversores que se han arriesgado intentan recuperar su dinero, empujan a la estructura a entrar en los mercados financieros y exigen una gran rentabilidad”.
La pandemia ha puesto de manifiesto la opacidad del sector
Estas peculiaridades del mercado farmacéutico ya existían antes de la investigación de una vacuna contra la covid-19. La pandemia simplemente ha hecho que sean un poco más patentes y ha puesto de manifiesto un sector opaco y muy financiarizado cuyo poder de mercado, garantizado por las patentes, ha dejado de reflejar los esfuerzos realizados para la investigación.
¿Una o varias vacunas?
Frente al virus Sars-CoV-2 no hay un remedio milagro, sino varias soluciones potencialmente eficaces.
Los científicos no buscan, pues, una única molécula que permita acabar con esa enfermedad, sino varias sustancias que hagan posible desarrollar una protección eficaz.
Por tanto, es probable que al final haya varias vacunas que podrían tener un nivel de eficacia
y duración variable, y diferente en función del tipo de población.

